Захарният диабет е сборно понятие, обединяваща една група от нарушения на въглехидратната обмяна, които водят до високо ниво на кръвната захар на гладно и след нахранване.
Броят на диабетиците от тип II нараства с развитието на прехранването!
Класификация:
1. Първичен захарен диабет
– Тип I: Инсулинозависим диабет – 10% от диабетиците.
– Тип II: Неисулинозависим захарен диабет – 90% от диабетиците
Болни с нормално тегло – 10% от диабетиците.
Болни с наднормено тегло – 80% от диабетиците.
– Захарен диабет при бременност (гестационен диабет).
2. Вторичен захарен диабет при:
– Заболявания на панкреаса (хроничен панкреатит, оперативно отстраняване на задстомашната жлеза, хемохроматоза). Едва когато са разрушени 90% от панкреаса, се стига до диабет.
– Ендокринни заболявания с увеличаване на контраинсулинарните хормони: Акромегалия (увеличаване на растежния хормон), синдром на Къшинг (увеличаване на АКТХ, глюкокортикоидите), феохромоцитом (увеличаване на катехоламините) и др.
– Медикаментозно предизвикано високо ниво на кръвната захар: при прием на бензодиазепинови салуретици, диазоксид, глюкокортикостероиди и др.
3. Патологичен (нарушен) глюкозен толеранс
Диабет от I-ви тип
Основно е разрушаването на B – клетките на Лангерхансовите острови в резултат на автоимунно възпаление с абсолютен недоимъкна инсулин, който налага заместително хормонално лечение.
За автоимунно възпаление на Лангерхансовите острови свидетелстват:
- Инфилтрация на Лангерхансовите острови с Т-лимфоцити
- Доказване на автоантитела – (антитела, насочени срещу островните клетки и антитела, насочени срещу инсулина и проинсулина)
Диабет от ІI-ри тип (9/10 от случаите)
Две патологични нарушения играят основна роля:
- Нарушения на инсулиновата секреция
- Отпадане действието на инсулина (инсулинова резистентност), което води до смутено усвояване на глюкозата от страна на клетката.
Внимание!
В един голям процент от случаи на захарен диабет заболяванията се развиват на основата на метаболитния синдром (Синдром Х).
Този синдром съчетава затлъстяване, високо ниво на липидите в кръвта, високо кръвно налягане, атеросклероза. Високото ниво на инсулина намалява броя на инсулиновите рецептори и по такъв начин отслабва действието на инсулина. В резултат на това концентрацията на инсулина нараства още повече (порочен кръг). Когато регулацията, намаляваща броя на рецепторите и прогресиращата инсулинова резистентност изтощят капацитета на В–клетките, се стига до клинична изява на диабета от тип II. и Влошено усвояване на глюкозата, съотв. захарен диабет от II тип. При метаболитния сидром в началото е налице отпадане действието на инсулина в инсулинозависимите тъкани (напр. клетките на скелетната мускулатура), така, че потребностите от инсулин са по–големи. Високото ниво на инсулин в кръвта засилва чувството на глад и води до затлъстяване и благоприятства развитието на диабет.
Важно! Прехранването и затлъстяването представляват решаващите фактори за изявата на захарния диабет от тип II!
Фактори, които благоприятстват развитието на диабет тип II:
- Затлъстяване
- Бременност
- Чернодробни заболявания
- Увеличаване на контраинсулинарните хормони вследствие:
- Ендокринни заболявания
- Стресови фактори – инфекции, травми, операции, мозъчен удар (апоплексия), миокарден инфаркт и др
- Медикаменти – кортикостероиди, инхибитори на овулацията и др.
Гестационен диабет
- Включва всяко нарушение на въглехидратната обмяна, възникваща по време на бременността. Засегнати са 1-3% от бременните!
- Води до усложнения на бременността (ЕПХ-гестоза, хидрамнион, инфекции на пикочните пътища).
- Гестационния диабет е най–честата причина за пренаталната и перинаталната смърт у децата. Те са с наднормено тегло при раждането (над 4500 гр.), повишен риск от дистрес-синдром, послеродова хипогликемия, хипербилирубинемия (жълтеница). За майката съществува повишен риск от по–късно развитие на захарен диабет.
Симптоми на проявения захарен диабет
І. Неспецифични общи оплаквания
- уморяемост
- намалена работоспособност
- силен глад
- изпотяване
- главоболие.
- полиурия (повишавано количество урина)
- жажда
- полидипсия (повишен апетит)
- загуба на тегло
- нощни гърчове от страна на прасците
- нарушения на зреенето (променлив тургор на очната леща)
- нарушения на потентността
- аменорея (липса на менструация)
ІІ. Кожни прояви
- приритус (сърбеж по кожата)
- бактериални или гъбичкови кожни инфекции (напр. фурункулоза, кандидоза)
ІІІ. Увреждания на кръвоносните съдове при диабет (макро и микроангиопатия)
- Микроангиопатията (уврежданията на малките съдове със задебеляване на капилярните базални мембрани) може да доведе до некрози на крайниците при запазени периферни пулсации.
- Макроангиопатия с развитие на ранна атеросклероза
- ХАНК (хронична артериална недостатъчност на крайниците)
- Мозъчно–съдова болест и исхемичен мозъчен инсулт.
- ИБС (исхемична болест на сърцето), стенозираща атеросклероза на коронарните съдове
- 55% от диабетиците умират от миокарден инфаркт!
За повече информация относно ИБС виж Гръдна жаба
Внимание! Болката като алармиращ симптом (при стенокардия, интермитиращо накуцване) често липсва вследствие придружаваща диабетна полиневропатия.
Микроангиопатия – основни прояви
- Гломерулосклероза (увреждане на бъбреците)

- Невропатия и диабетно стъпало
- Ретинопатия (увреждане на окото)
- Макроангиопатия на малките интрамурални коронарни артерии (увреждане на сърцето)
Бъбречни увреждания при диабет
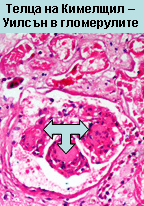
Диабетна гломерулосклероза (Кимелщил–Уилсън) има за ранен симптом микроалбуминурията. Рано започнатото лечение на високото кръвно налягане забавя прогресията на диабетната нефропатия и настъпването на терминалната бъбречна недостатъчност.
Стадии на диабетната нефропатия
- 1-ви стадии – до 2 години след диагностициране на диабета. Увеличени бъбреци.
- 2-ри стадии – след 2 години задебеляване на капилярната базална мембрана.
- 3-ти стадии – 10 – 20 години Начална микроалбуминурия и хипертония.
- 4-ти стадии – 15 – 20 години персистираща протеинурия, хипертония в около 90% от случаите.
Очни увреждания при диабет (диабетна ретинопатия)
След 10 години от началото на диабета се открива в 50% от случаите, след 20 години от началото в 80% от случаите. Тя е най–честата причина за ослепяване.
Увреждания на нервите при диабет (диабетна невропатия)
- Симетрични сетивни възбудителни и отпадни явления на периферните части на крайниците, особено на подбедрицата (парестезии, “ горящи крака”).
- Невропатия на вегетативната нервна система (симпатикусова и парасимпатикусова).

- Безболкови инфаркти на сърцето
- Тахикардия (учестяване на сърдечната дейност) в покой
- Ортостатична хипотония (понижаване на кръвното при изправяне) и липсваща рефлекторна тахикардия при натоварване в изправено положение
- Смутен мотилитет на стомаха.
- Стомашна пареза с чувство на пълнота и налягане в горната част на корема.
- Невропатия на червата с редуване на диария и запек след ядене.
- Атония на пикочния мехур и смутено уриниране със задържане на остатъчна урина и предразположение към инфекции на пикочните пътища.
- Еректилна импотенция и отпадане на нощната/сутрешната спонтанна ерекция.
Увреждания на долните крайници при диабет (диабетно стъпало) – 15% от диабетиците
- Топъл крак
- Розова кожа
- Наличие на периферни артериални пулсации
- Нарушена дълбока сетивност
- Безболезнени язви (на петата, възглавничките на пръстите), на механично обременени места, предизвикани от неправилна хигиена на краката или липса на такава, от тесни обувки (микротравми).
- Склонност към развитие на бактериални кожни, инфекции и такива на пикочните пътища.
Клинична картина и лабораторни данни при диабет:
- Определяне на кръвната захар
- Норма 3,89-5,55 mmol/l
- Определяне на глюкозата в урината (в дневни порции и 24 – часова урина)
- Орален глюкозо-толерантен тест (ОГТТ)
Предварителни условия за ОГТТ:
- Да не се гладува (3дни преди теста ежедневно трябва да бъдат консумирани най–малко 150 мг. Въглехидрати)
- 10–14 часа преди теста пациента трябва да спре да яде.
- Липса на заболяване с повишена температура.
- Жените не трябва да са в менструация.
Диета при диабет
- При диабетиците от тип II, които обикновено са с наднормено тегло, нормализирането на теглото е най–важната мярка. Когато това бъде постигнато, често медикаментозното лечение става излишно!
- Храненията не трябва да бъдат обилни, а чести и малки
- Състав на храната
- Белтъците трябва да осигуряват до 15% от общите калории (нетлъсто месо, риба, растителни протеини). При диабетна нефропатия се спазва бедна на белтъчини диета.
- Мазнини < 35% от общите калории и от тях не повече от 30% наситени мастни киселини.
- Въглехидратите да покриват останалите енергийни нужди. Забраняват се бързо резорбируемите монозахариди (глюкоза) и дизахариди (захароза – цвекло, лактоза – млечна захар).